Fingerverkrümmung bei der Dupuytren-Krankheit
Die Ursache der Dupuytren-Krankheit ist bislang unbekannt. Man weiß nur, dass die Krankheit vererbt wird. Die Universitäten in Köln und im niederländischen Groningen erforschen gemeinsam die genetischen Grundlagen der Dupuytren-Krankheit und fanden heraus, auf welchen Chromosomen die Information dieser Erkrankung lokalisiert ist .
Bisher wurden übrigens im genetischen Material keine signifikanten Effekte von Risikofaktoren wie Diabetes mellitus, Alkohol oder Rauchen identifiziert (1).
Im Verlauf von Monaten oder Jahren bilden sich kontinuierlich oder in Schüben verlaufend Knoten und Stränge in Hohlhand oder/und Fingern. Die betroffenen Finger krümmen sich zusehends und lassen sich in den Grund- und Mittelgelenken nicht mehr vollständig strecken. Sie geraten in eine zunehmende Beugestellung und es kommt sogar vor, dass die Fingerkuppen schließlich die Hohlhand berühren und in dieser Stellung wie gefesselt sind.
Die Finger werden im Verlauf der Erkrankung nicht nur zunehmend funktionslos, sie werden sogar zu einer Behinderung bei der Arbeit, beim Sport, bei der Körperhygiene oder beim Musizieren, um nur einige Beispiele zu nennen.
Seit 1994 führe ich ambulant in lokaler Betäubung eine minimal invasive Methode zur Fingerbegradigung durch, die Perkutane Nadelfasziotomie (PNF). Diese Methode ist nicht nur gleichwertig, sondern besser als die offene operative Behandlung mit Hautschnitten:
- Die Heilungszeit bei der PNF dauert wenige Tage, während die offene Operation mit Hautschnitten eine Heilungszeit von Wochen bis Monaten benötigt.
- Die Gefahr von Nachblutungen und Wundheilungsstörungen ist viel geringer als bei der offenen Operation mit Hautschnitten.
- Schmerzhafte Verbandwechsel sind nicht erforderlich.
- Die Funktionsfähigkeit der Hand ist schneller erreicht als bei der offenen Operation mit Hautschnitten. Ergo- oder Physiotherapie entfallen.
- DieNadelfasziotomieist beliebig oft und genauso leicht wiederholbar wie beim ersten Mal (19). Dagegen kommt es bei der offenen Operation nicht nur zu oberflächlichen Narben im Bereich der Hautschnitte, sondern durch die chirurgische Präparation in der Tiefe des Gewebes auch dort zu Vernarbungen. Diese Narben machen jede weitere Operation an der Hand technisch schwieriger, komplikationsreicher und schmerzhafter.
Nachteil der Nadelfasziotomie:
Zu Rezidiven, also dem erneuten Auftreten der Fingerverkrümmung, soll es wohl in einem zeitlich kürzeren Abstand kommen als bei der offenen Operation mit Hautschnitten (2).
Zusammenfassend sind die Vorteile der PNF ihre minimale Invasivität und ihre leichte Wiederholbarkeit. Die ambulante Behandlung und die erhebliche Verkürzung von Arbeitsunfähigkeitszeiten sind von großer sozioökonomischer Bedeutung.
Ich wurde immer wieder gefragt, warum diese Methode nicht überall bekannt ist und durchgeführt wird.
- Die Nadelfasziotomie wird ambulant durchgeführt und macht einen Krankenhausaufenthalt überflüssig. Die Krankenkassen vergüten einen stationären Aufenthalt für die PNF aber nicht.
- Ambulant erbrachte chirurgische Leistungen werden darüber hinaus wesentlich schlechter von den Krankenkassen vergütet und die ambulante Leistung ist deshalb unwirtschaftlich für die Krankenhausträger.
- Für die Patienten ist es natürlich vorteilhaft, dass sie keinen stationären Aufenthalt mehr benötigen. Aber durch die Verlagerung in den ambulanten Bereich der niedergelassenen Fachärzte können die in der klinischen Ausbildung
befindlichen chirurgischen Assistenzärzte diese Technik nicht mehr erlernen. Es ist katastrophal für das Erlernen der Nadelfasziotomie, dass die Krankenkassen den Krankenhäusern vorschreiben, welche Operationen ambulant zu einem leider geringen Preis erbracht werden müssen und deshalb nicht mehr angeboten werden.
- Eine ärztliche ambulante Nachbehandlung nach der Nadelfasziotomie (PNF) ist nicht erforderlich. Bei der erweiterten Nadelfasziotomie (PNF+) mit Hauttransplantation sind es meistens nur 3 Verbandwechsel, die der Hausarzt oder wohnortnahe Chirurg durchführen kann. Dies mindert vor allem bei Privatpatienten den Erlös gegenüber der offenen Operation mit Hautschnitten, die eine wesentlich längere Nachbehandlung (und natürlich längere Arbeitsunfähigkeitszeiten) erforderlich macht.
Das sind die wichtigsten (wirtschaftlichen) Gründe, warum die Nadelfasziotomie ein Schattendasein führt hinter der offenen Operation mit Hautschnitten.
Geld regiert die Welt, in der Medizin ist es nicht anders.
Lernen kann man als Chirurg die Nadelfasziotomie nur durch jahrelange Anwendung bei vielen Patienten, denn es gibt keine zertifizierte Ausbildung. Ich selbst kenne nur wenige Chirurgen in Deutschland, die die PNF zumindest seit über 10 Jahren durchführen, aber leider bei manchen Patienten auch immer noch die offene Operation anwenden, während für mich die offene Operation der Vergangenheit angehört.
Man darf die PNF nicht halbherzig durchführen-immer mit der offenen Operation im Hinterkopf.
Weil viele Hausärzte schlechte Erfahrungen mit den Ergebnissen nach offener chirurgischer Behandlung der Dupuytren-Krankheit haben, schicken sie ihre Patienten erst sehr spät zum Chirurgen, wenn die Finger schon ziemlich krumm sind. Die Nadelfasziotomie kann aber am besten schon sehr früh bei beginnender Fingerverkrümmung angewendet werden.
Vor der Durchführung der PNF müssen die Patienten folgende Informationen erhalten:
- Die derben Stränge und Knoten werden in lokaler Betäubung mit Kanülen (Nadeln) fächerförmig und tangential zur Hautoberfläche zwischen Haut und Beugesehnen durchstochen und anschließend durch passive Streckung des Fingers aufgebrochen, am besten mit einem hörbaren Knacken oder einem Knirschen. Manche Patienten kriegen dann einen Schreck, aber keine Angst, es ist nichts Schlimmes passiert, im Gegenteil.
- Krümmungen in den Grundgelenken der Finger (MCP-Gelenke) lassen sich durch die PNF meistens komplett aufheben. Krümmungen in den Mittelgelenken der Finger (PIP-Gelenke) lassen sich meistens verbessern, aber manchmal nicht vollständig aufheben (übrigens auch mit der offenen Operation nicht, weil es im Verlauf der Dupuytren-Krankheit zu sogenannten Sekundärveränderungen der Gelenkkapsel oder des Sehnenapparates kommen kann, die nicht erfolgversprechend ohne Gefahr der Gelenkversteifung behandelbar sind).
- Bei ausgeprägten oder lange bestehenden Fingerverkrümmungen ist die Haut manchmal mit den darunterliegenden Strängen oder Knoten verwachsen oder unelastisch. Dann kann es vorkommen, dass nach der PNF bei der passiven Streckung der Finger die Haut an diesen Stellen einreißt. Das ist kein Drama. Kleine Risse heilen spontan aus, Risse größer als etwa 1 cm werden sofort mit einem kleinen Hautstück gedeckt, das in lokaler Betäubung aus einer haarfreien Stelle vom gleichseitigen Ober- oder Unterarm entnommen wird.
- Im Fall einer Hauttransplantation ist die Ruhigstellung des betroffenen Fingers in einer 2- oder 3-Finger-Unterarmschiene für 8 Tage erforderlich, damit das transplantierte Hautstückchen in Ruhe einheilen kann. Ohne Hauttransplantation braucht der Schienenverband nach der PNF nur einen Tag lang getragen zu werden. Danach kann man wieder Golf oder Tennis spielen oder im Garten arbeiten.
- Unbedingt zu empfehlen ist die Anwendung der Push Hand Orthese DPT, die tagsüber mit einer sanften Zugkraft stundenweise getragen werden sollte und zwar über einen längeren Zeitraum von Monaten, wenn eine erneute Krümmung vermieden werden soll oder eine bestehende Restkrümmung nach PNF verbessert werden soll.
Ein Berliner Patient, der sehr stark von der Dupuytren-Krankheit betroffen ist und offen voroperiert unter Rezidiven beider Kleinfinger litt, hat diese Schiene im Anschluss an meine PNF+ (2015) in 1½ Jahren Tüftelei entwickelt, weil ihm die damals verfügbaren Schienen Schmerzen bereiteten und wirkungslos waren (Link zum Vortrag und (3). Diese Push Hand Orthese DPT wird im Herbst 2024 auf dem Markt eingeführt und wird auch über Rezept erhältlich sein.
Die Push Hand Orthese DPT ist die alleinige Therapie bei leichten Kontrakturen.
Bei schweren Kontrakturen sichert sie ein nachhaltiges Ergebnis nach der Nadelfasziotomie und kann postoperativ verbliebene Kontrakturen verbessern oder sogar aufheben, wie bei dem Berliner Patienten.
Für mich als Chirurg ist die PNF eine erhebliche Bereicherung und Erleichterung meiner täglichen Arbeit. Ich bin immer wieder aufs Neue begeistert von dieser genialen Technik der Fingerbegradigung, die von den Franzosen schon seit den 1950-er Jahren praktiziert wurde. Die Patientenzufriedenheit nach dem kurzen Eingriff ist sehr groß, denn außer der lokalen Betäubung entstehen keine wesentlichen Schmerzen. Manche bekommen einen Schreck, wenn es kracht, aber ich erkläre vorher, dass nur die Stränge und vielleicht die Haut reißen werden, aber eben nicht die Gefäße, die Nerven oder die Sehnen.
In den 1990-er Jahren habe ich festgestellt, dass spontane Risse auch über 1 cm bei der PNF ungefährlich sind. Ich habe diese Methode veröffentlicht und als erweiterte Nadelfasziotomie, PNF+, bezeichnet. Nur mit der PNF+ lassen sich die schwersten Fingerverkrümmungen begradigen. Erst die PNF+ hat die Nadelfasziotomie zur Alternative der offenen Operation gemacht, denn nun lassen sich ausnahmslos alle Dupuytrenpatienten minimal invasiv behandeln. Die PNF+ wird nicht von vorneherein geplant, sie ergibt sich einfach während der Behandlung, wenn die Haut zu stark vernarbt und unelastisch ist (z.B. nach der offenen Operation).
Manchmal kommt es nach der Fingerbegradigung zu Schwellungen vor allem des Fingermittelgelenks oder des Fingergrundgelenks, die eine Zeitlang anhalten, vergleichbar mit einem Kapselriss beim Sport. Je nach Verlauf der Stränge können Nerven bei der Nadelfasziotomie durch die Nadel verletzt werden, vor allem wenn die Nerven bei offen voroperierten Patienten in den Narben festhängen und der Nadel nicht ausweichen können oder wenn die Nerven einen von der normalen Anatomie abweichenden spiralförmigen Verlauf haben. Dann verbleibt für einige Zeit, selten über einen langen Zeitraum, eine Gefühlsstörung, meist an der Fingerkuppe. Die Beugesehnen werden bei der Nadelfasziotomie nicht durchstochen. Wenn aber nach einer offenen Operation die Beugesehnen ins Narbengewebe der Hohlhand einbezogen sind, dann können Sie beim passiven Überstrecken von einem stark gekrümmten Finger reißen. Dies ist mir bei einem von 4000 Patienten passiert.
Vor der Nadelfasziotomie wird telefonisch oder per Mail abgeklärt:
Ob Medikamente zur Blutverdünnung eingenommen werden. Alles kann weiter eingenommen werden bis auf Marcumar, dass der Patient zusammen mit dem Hausarzt auf ein anderes Medikament umstellen soll, ein sogenanntes „bridging“.
Bei Anfahrt mit dem PKW muss eine Fahrerin/Fahrer für die Rückfahrt dabei sein.
Man kann ordentlich gefrühstückt oder zu Mittag gegessen haben.
Nach der Nadelfasziotomie:
Tragen der 2-Finger-Unterarmschiene für einen Tag bei der PNF und für 8 Tage bei der PNF+.
Nach der PNF+ gibt es 3 Verbandwechsel, die der Hausarzt oder Chirurg ambulant am Wohnort durchführen kann.
Aus versicherungsrechtlichen Gründen müssen die Patienten vor der Behandlung eine schriftliche Aufklärung unterschreiben, die im Anhang dieser Homepage nachzulesen ist. Selbstverständlich ersetzt sie nicht meine Aufklärung vor Ort mit der Beantwortung aller Fragen.
Es ist eigentlich unglaublich, dass man kontrakte Finger ohne Hautschnitt begradigen kann. In den 1990-er Jahren glaubten viele Kollegen von mir, dass ich so eine Art Zauberer oder Wunderheiler sein muss, wenn ihnen ihre Patienten erzählten, dass es in Bielefeld eine Behandlung ohne Hautschnitte gäbe. Ich musste mir viele, leider auch unverschämte, Kommentare meiner unwissenden Kollegen anhören, wenn die Patienten ihnen mitteilten, dass sie sich in Bielefeld ohne Operation die Finger begradigen lassen wollten. Das war nicht immer lustig und es gab nur wenige Kollegen unter den Ärzten, die interessiert und neugierig waren und mich nicht als Scharlatan vor ihren Patienten aburteilten. Bis zum Ende meiner Berufstätigkeit 2024 machte es mir eine große Freude krumme Dupuytrenfinger zu sehen und den Patienten zu sagen: „Die machen wir mal eben wieder gerade“. Die Zeiten sind allerdings vorbei, als Patienten nach der Nadelfasziotomie ihr Glück nicht fassen konnten und vor Freude weinten, als sie nach vielen Jahren der Bewegungseinschränkung nach einem wenige Minuten dauernden Eingriff wieder funktionsfähige Hände hatten. Heutzutage informiert man sich im Internet über die Nadelfasziotomie, man ist im Patientenforum der Deutschen Dupuytren Gesellschaft (DDG) auf dupuytren-online.de und sucht sich eine Ärztin oder einen Arzt des Vertrauens. Die Patienten kamen hochinformiert aus allen Teilen Deutschlands und auch aus dem Ausland zur Behandlung.
Die Zukunft der Behandlung der Dupuytren-Krankheit gehört aber nicht nur der Nadelfasziotomie, oder zumindest nicht der Nadelfasziotomie alleine.
Es gibt eine Erkenntnis: Die Fibrosestränge, die die Finger krumm ziehen, sind dehnbar.
Im Herbst 2024 soll die komfortable dynamische Fingerstreckorthese (Push Hand Orthese DPT) auf dem Markt erhältlich sein.
Damit können evtl. verbliebene Restkrümmungen nach der Nadelfasziotomie begradigt werden (12).
Auf keinen Fall sollten die Hände bei der Dupuytren-Krankheit mehr aufgeschnitten werden. Leider bin ich immer noch der einzige Chirurg, der diese Meinung vertritt. Aber ich war ja schon einmal alleine mit der Nadelfasziotomie und kämpfe seit Jahrzehnten gegen Windmühlenflügel.

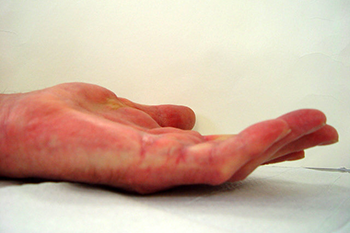
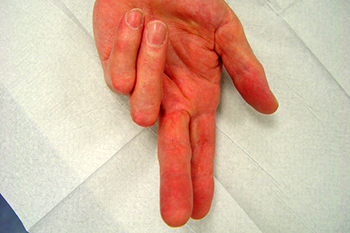
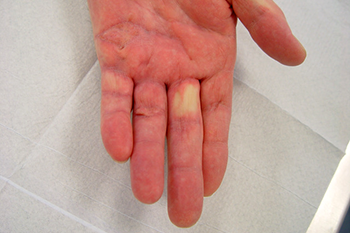
67-jähriger Patient mit Kontrakturstadium 4 nach Tubiana vor und nach der Nadelfasziotomie und nachfolgender externer Schienung.
Die geschichtliche Entwicklung der Perkutanen Nadelfasziotomie (PNF) bei der Dupuytren-Krankheit.
Die ersten wissenschaftlichen Beschreibungen über die Dupuytren´sche Kontraktur gibt es nicht vom Pariser Chirurgen Baron Guillaume Dupuytren (1777-1835), sondern von einem Studenten, der sich während der Vorlesung des Londoner Chirurgen Henry Cline Sr. (1750-1827) Notizen gemacht hatte. Zu einem späteren Zeitpunkt, aber ebenfalls noch vor Dupuytren, gab es eine Veröffentlichung des Londoner Chirurgen Sir Astley Cooper (1768-1841). Weiter zurückdatiert wird als Erstbeschreiber Felix Plater aus Basel (1614) genannt.
Schon die Behandlung der Londoner Erstbeschreiber im 18. Jahrhundert war minimal invasiv. Es gibt in einem alten Anatomie-Lexikon eine Zeichnung von Sir Astley Paston Cooper, die zeigt, wie in der Hohlhand über einen kleinen Schnitt der Strang durchtrennt wird (Fasziotomie). Die Wundheilung erfolgte damals offen ohne Nähte (Sekundärheilung). Henry Cline Sr. hielt übrigens bereits die postoperative Schienung für erforderlich.
An der Wende zum 20. Jahrhundert etablierte sich das radikale Herausschneiden des kranken Gewebes in der Hand und wurde zur Therapie der Wahl. Bis in die heutige Zeit hinein wird als leichte Abwandlung die Partielle Fasziektomie (PF) durchgeführt. Über zickzackförmige Schnitte werden die Fibrosestränge und –knoten von den Gefäßnervenbündeln freipräpariert und entfernt.
1959 beschrieb J. Vernon Luck die subkutane Fasziotomie als alternative Methode zur offenen Fasziektomie bei der Dupuytren-Krankheit. Luck war jedoch der Ansicht, dass die Nadelfasziotomienicht im Fingerbereich angewendet werden sollte (4).
In der zweiten Hälfte des 20. Jahrhunderts kam es in Frankreich zur weiteren Entwicklung und intensiven Anwendung der minimal invasiven Nadelfasziotomie. 1993 beschrieben Jean-Francois Badois und sein Team die Nadelfasziotomie, die ihrer Meinung nach aber nur in den frühen Krümmungsstadien der Finger anwendbar war (5).
In Deutschland wurde die PNF erstmals 1993 vom Orthopäden Kurt Groeben veröffentlicht (6). Für K. Groeben war die PNF eine Alternative zur operativen Behandlung, aber Verkrümmungen in den Fingermittelgelenken (PIP-Gelenke) waren für K. Groeben „mit dieser Methode nicht lösbar“.
R.A. Duthie und R.B. Chesney hielten 1997 in einem Zehnjahresüberblick die PNF nur bei denjenigen Patienten für nützlich, die sich als ungeeignet für die lokale radikale Fasziektomie erwiesen (7).
1997 beschrieben Jean-Luc Lermusiaux und sein Team die PNF erstmals als Therapie der Wahl vor der PF (8). Die PF sollte nach Meinung der Autoren nur denjenigen Patienten vorbehalten bleiben, die mit dem Ergebnis nach einer PNF-Behandlung nicht zufrieden waren. J.L. Lermusiaux erwähnte auch, dass eine Hauttransplantation die Rezidivrate senken könnte.
1994 demonstrierte K. Groeben die PNF bei einem Besuch in Bielefeld.
10 Jahre lang wurde die PNF nur in Düsseldorf und Bielefeld durchgeführt.
Die deutschen Handchirurgen erfuhren erst 2008 auf ihrem DGH-Kongress in Hamburg von der PNF.
Albrecht Meinel hielt einen Vortrag mit dem Titel „Die perkutane Nadelfasziotomie in der Behandlung der Dupuytrenkrankheit – Erste Erfahrungen“.
Es kamen immer mehr Patienten mit immer schwereren Kontrakturen, oft mehrfach voroperiert, zu mir. Sie wollten sich auf keinen Fall operieren lassen und ich lernte im Verlauf der 1990-er Jahre, dass spontan bei der PNF auftretende Risse keine Komplikation darstellen. Es reißen nur die Haut, die Narbe und der Fibrosestrang, die elastischeren Gefäßnervenbündel bleiben unverletzt. Größere Risse lassen sich ohne aufwendige plastische Korrekturen leicht mit einem Vollhauttransplantat vom gleichseitigen Arm decken (9,10,11). Etwa seit dem Jahr 2000 kann ich mit dieser Methode, der PNF+, und mit der PNF sämtliche Kontrakturen behandeln, auch offen voroperierte Patienten, manchmal mit derart vorgeschädigten Fingern, dass auswärts die Amputation vorgesehen war. Weil es dann auch für mich schwieriger ist, freue ich mich um so mehr über jeden „einfachen Fall“.
Die Patienten können es manchmal gar nicht fassen, wie schnell und problemlos der Erfolg eintritt. Diese chirurgische Tätigkeit macht mir am meisten Spaß und das merkt man mir bei der Behandlung wohl auch an.
Die Hände sollten nicht mehr aufgeschnitten werden bei der Dupuytren-Krankheit!
References
-
- Dolmans GHCG, Hennies HC. The Genetic Basis of Dupuytren´s Disease: An Introduction. In: Eaton C, Seegenschmiedt MH, Bayat A, Gabbiani G, Werker P, Wach W, eds. Dupuytren´s Disease and Related Hyperproliferative Disorders. Heidelberg: Springer 2012: 87-91
- Van Rijssen AL, Ter Linden H,, Werker PMN. Five-Year Results of a Randomized Clinical Trial on Treatment in Dupuytren´s Disease: Percutaneous Needle Fasciotomy versus Limited Fasciectomy. Plastic & Reconstructive Surgery. 2012; 129 (2): 469-477
- Lenze WP, Pattke J. Erfolgreiche Korrektur schwerer Dupuytren-Rezidive durch erweiterte Nadelfasziotomie und langfristige dynamische Schienenbehandlung. Handchir Mikrochir Plast Chir2018; 50: 207-209
- Luck JV. Dupuytren´s Contracture: A new concept of the pathogenesis correlated with surgicalmanegement. J Bone Joint Surg. 1959; 41A: 635-664
- Badois FJ, Lermusiaux JL, Masse C & Kuntz D. Nonsurgical Treatment of Dupuytren´s diseaseusing needle fasciotomy. Rev Rhum ED Fr. 1993; 60: 808-813
- Groeben K, Groeben H. Die Behandlung der Dupuytren´schen Kontraktur durch transkutane Fibrosenperforation und nachfolgende manuelle Redression. Praxis. 1993; 3: 189-192
- Duthie RA & Chesney RB. Percutaneous fasciotomy for Dupuytren´s contracture: a 10-year review. J Hand Surg. 1997; 22B: 517-521
- Lermusiaux JL, Lellouche H, Badois JF & Kuntz D. How should Dupuytren´s disease be managed in 1997? Rev Rhum (Engl. ED). 1997; 64 (12): 775-776
- Lenze W. Die Technik der erweiterten PNF. 53. Kongress der Deutschen Gesellschaft für Handchirurgie. Lübeck 2012; Poster P17
- Lenze W. Nadelfasziotomie und Hautrisse bei der schweren Dupuytren´schen Kontraktur. 56. Kongress der Deutschen Gesellschaft für Handchirurgie. Ludwigsburg 2015; Vortrag
- Lenze WP. Die Technik der erweiterten perkutanen Nadelfasziotomie (PNF+) bei der Dupuytren´schen Kontraktur. Handchir Mikrochir Plast Chir 2017; 49: 47-50
- Lenze W. The successful conservative treatment of Dupuytren´s Contracture with a new dynamic extension orthosis. International Conference on Dupuytren Disease and Related Diseases, Oxford UK 01.12.2021; Vortrag
- Lenze W. Möglichkeiten und Grenzen der Nadelfasziotomie bei der Dupuytren´schen Kontraktur. Nadelfasziotomie versus Segmentale Fasziektomie? 181. Jahrestagung der Vereinigung Niederrheinisch-Westfälischer Chirurgen e.V.,27.-28.11.2014; Bochum: Poster P55
- Lenze W. Die Nadelfasziotomie bei der schweren Dupuytren´schen Kontraktur. 39. Tagung der Berliner Chirurgischen Gesellschaft – Vereinigung der Chirurgen Berlins und Brandenburgs, 04.-05.09.2014; Berlin: Poster P73
- Lenze W. Datenerhebung mit URAMS zum funktionellen Outcome nach nach perkutaner Nadelfasziotomie bei der Dupuytren´schen Kontraktur. 56. Kongress der Deutschen Gesellschaft für Handchirurgie DGH, 24.-26.09.2015; Ludwigsburg: Poster P16
- Lenze W. Die perkutane Nadelfasziotomie beim zweiten und weiteren Rezidiv der Dupuytren´schen Kontraktur. 56. Kongress der Deutschen Gesellschaft für Handchirurgie DGH, 24.-26.09.2015; Ludwigsburg: Poster P17
- Lenze W. Die erweiterte perkutane Nadelfasziotomie beim Rezidiv nach offener Fasziektomie der Dupuytren´schen Kontraktur. 133. Kongress der Deutschen Gesellschaft für Chirurgie, 26.-29.04.2016, Berlin: Poster
- Lenze W. The Correction of Severe Dupuytren´s Contracture by Needle Fasciotomy. 58. Kongress der Deutschen Gesellschaft für Handchirurgie DGH, 09.-11.10.2017; München: Vortrag (Short Paper Session 2) Poster zum Vortrag
- Lenze W. The long-term progression of Dupuytren´s Contracture when treated solely by Percutaneous Needle Fasciotomy. 58. Kongress der Deutschen Gesellschaft für Handchirurgie DGH, 09.-11.10.2017; München: Poster P16 (Posterwalk II)
- Lenze W, Pattke J. Nadelfasziotomie und dynamische Schienung bei der Dupuytren´schen Kontraktur. 58. Kongress der Deutschen Geselschaft für Handchirurgie DGH, 09.-11.10.2017; München: Poster P15 (Posterwalk II)
- Lenze W, New Developments in the Minimal invasive Treatment of Severe Dupuytren´s Recurrences. 14th IFSSH & 11th IFSHT Triennial Congress 2019, 17.06. - 21.06.2019; Berlin: Vortrag
